Recommandations pour les médecins traitants - Résumé
Parcours de soins
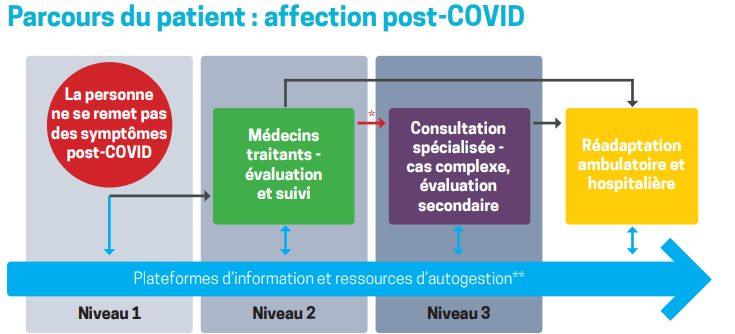
* Consultations spécialisées si
- Cas complexes (psychosociaux ou autres) nécessitant une approche interdisciplinaire
- Incapacité fonctionnelle persistant pendant plus de 3 mois
- Pas d’amélioration 3 à 6 mois après la mise en place de mesures par le médecin traitant
**Les plateformes en ligne et les ressources d’autogestion
- Plateforme RAFAEL: htps://www.rafael-postcovid.ch/
- Réseau ALTEA : https://altea-network.com/fr
- Association Long COVID Suisse : https://long-covid-info.ch/fr/
Points essentiels
L’affection post-COVID 19 (abrégée dans le présent document en « affection post-COVID » ou même parfois « post-COVID ») se caractérise par des symptômes qui persistent pendant trois mois ou plus après une infection par le SARS-CoV-2. Ces symptômes comprennent la fatigue, le malaise post-effort, l’intolérance orthostatique, les troubles cognitifs, les troubles du sommeil, les maux de tête, la douleur, la dyspnée et d’autres symptômes qui ont généralement un impact sur la capacité fonctionnelle et la qualité de vie. Des études ont montré que la prévalence de la fatigue, du malaise post-effort et des critères du syndrome de fatigue chronique doublaient chez les personnes positives au SARSCoV-2 par rapport aux personnes négatives, avec 1,1 % des participants qui présentaient les critères d’un syndrome de fatigue chronique 15 mois après le test.
Les mécanismes sous-jacents de l’affection postCOVID ne sont pas identifiés à ce jour, mais certaines études suggèrent la possibilité d’un dérèglement immunitaire ainsi que d’un état inflammatoire persistant, un dysfonctionnement endothélial entraînant des microthromboses ou la persistance de particules virales. Bien que ces mécanismes n’aient pas encore été prouvés de manière concluante, ils pourraient affecter tous les systèmes de l’organisme, y compris le système nerveux autonome, provoquant potentiellement les symptômes persistants post-COVID.
Une approche de l’évaluation et de la prise en charge basée sur les symptômes est proposée, avec un suivi par le médecin généraliste. Le présent document suggère des outils de dépistage et d’évaluation des symptômes, que le médecin utilisera à sa discrétion et uniquement à titre indicatif. L’impact social, la capacité fonctionnelle et la qualité de vie sont à évaluer systématiquement. Des échelles peuvent être utilisées pour aider les médecins à évaluer le fardeau de la maladie dans tous les domaines de la vie.
Résumé

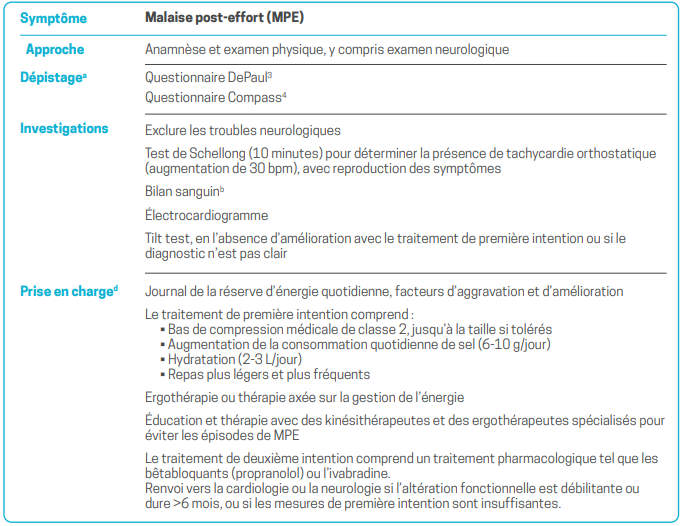
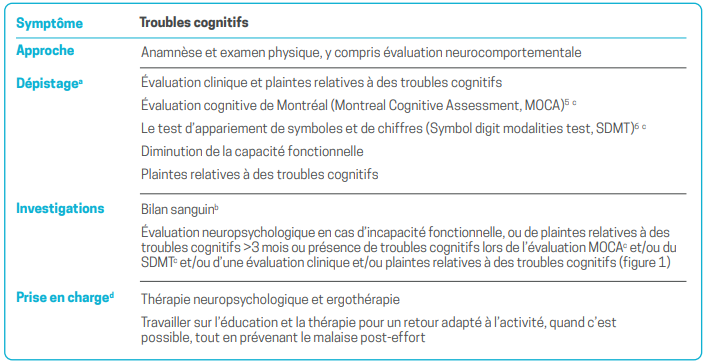

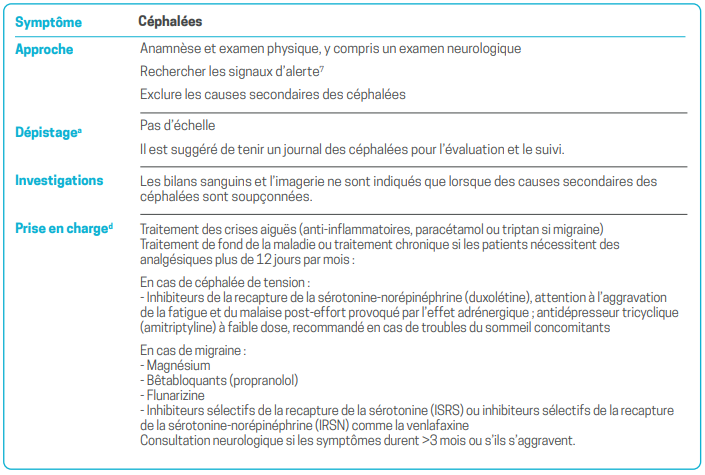



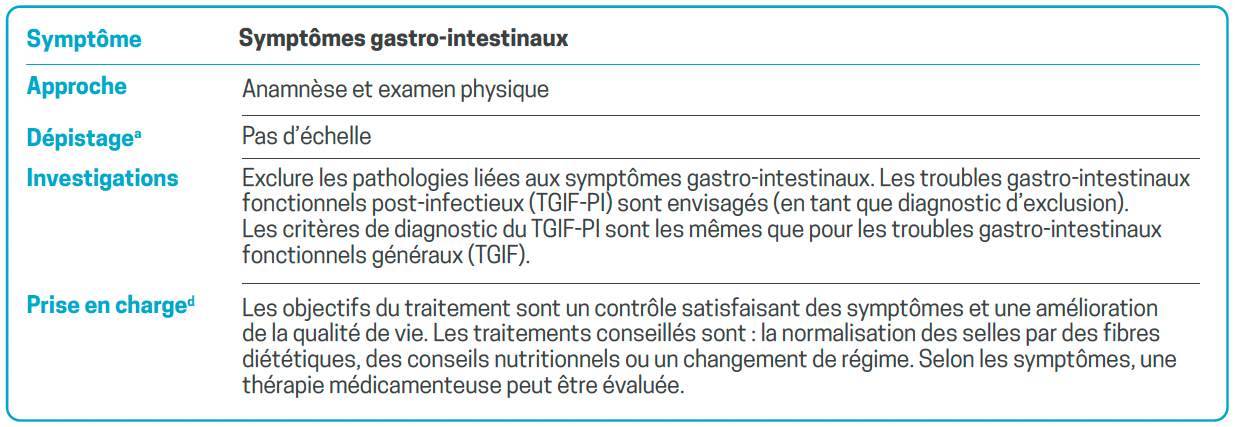
a - Les échelles suggérées dans ce tableau et document sont des outils de dépistage possibles. À ce jour, il n’existe pas d’échelle validée spécifiquement pour l’évaluation de ces symptômes dans l’affection post-COVID, et à ce stade, il convient d’extrapoler à partir d’autres maladies et symptômes. L’annexe 1, à la fin du document, évalue les avantages et les inconvénients de chaque échelle. D’autres outils de dépistage ou d’évaluation des symptômes existent, cependant ceux mentionnés dans ce tableau et ce document sont à ce jour les plus appropriés en l’état de nos connaissances. L’utilisation d’échelles permet de déterminer des scores ou d’effectuer un dépistage général pouvant être utile pour l’évaluation (pour les soins cliniques et à des fins d’assurance) ainsi que pour le suivi. Ces outils peuvent également être utilisés pour aider les médecins à déterminer s’il est nécessaire de faire appel à un spécialiste.
b - Le bilan de laboratoire comprend les mesures suivantes : numération sanguine complète, ferritine, urée, créatinine, glucose sanguin, sodium, potassium, calcium, magnésium, phosphate, taux de sédimentation, CRP, créatine kinase, tests de la fonction hépatique, TSH, vitamine B12, acide folique.
c - Il convient de remarquer que ces tests ne sont pas validés pour les déficits neurocognitifs dans l’affection post-COVID, de sorte qu’un test normal n’exclut pas de tels déficits.
d - Pour les patients qui ne peuvent sortir de chez eux en raison de leurs symptômes ou d’une altération de leur capacité fonctionnelle, une intervention à domicile est recommandée.
SRDA : Syndrome de détresse respiratoire aiguë
CRP : protéine C-réactive
ORL : médecin spécialiste du nez, de la gorge et de l’oreille
ESR : vitesse de sédimentation des érythrocytes
TSH : hormone thyréotrope



